Гестационный диабет. Ответы на главные вопросы
25 ноября в Москве компания Medtronic в сотрудничестве с ФГБУ «НМИЦ эндокринологии» провела День диабета – социальную акцию для людей с этим заболеванием, их близких и родственников. Программа Дня диабета включала открытые лекции и познавательные мастер-классы: «Едим правильно», «Методы введения инсулина», «Диабет и беременность», «Подростки с сахарным диабетом 1 типа», «Помповая инсулинотерапия», «Психология и диабет у детей». Их провели сотрудники ФГБУ «НМИЦ эндокринологии». Наша редакция побеседовала с эндокринологом «НМИЦ эндокринологии», к.м.н. - Людмилой Ибрагимовой, на тему гестационного диабета.

- Автор: Анастасія Цвігун, редакторка
- access_time
— Людмила, расскажите, каковы причины возникновения гестационного диабета?
— Причина гестационного диабет - это сама по себе беременность. Во время беременности у женщины меняется гормональный фон, а все гормоны работают в противовес инсулину и усиливают ту самую инсулинорезистентность.
Соответственно, любая беременность сама по себе является фактором риска развития гестационного сахарного диабета. Конечно же, при наличии избыточного веса или наследственной предрасположенности, риск развития гестационного сахарного диабета возрастает, но мы любую беременную подозреваем на развитие ГД.
— Кто находится в зоне риска?
— Как я уже сказала, любая беременная женщина, так как у нее меняется гормональный фон. Но при наличии избыточного веса, СД 2 типа или наследственной предрасположенности риск развития гестационного СД будет выше.
— Можно ли предупредить развитие гестационного диабета?
— Мы можем говорить о возможной профилактике с точки зрения избыточного веса. Если у женщины есть избыточный вес, ожирение, профилактикой возможного развития гестационного СД будут снижение веса, физическая активность, рациональное сбалансированное питание.

— На что нужно обратить внимание беременной с ГД: дополнительные анализы, диета (что можно кушать, а что стоит исключить из рациона), особенная физ.нагрузка?
— Из дополнительных анализов у женщин с ГД, в отличие от беременных женщин без наличия нарушения углеводного обмена, конечно же, появится самоконтроль глюкозы крови 4 раза в день: утром натощак, через 1 час после завтрака, обеда и ужина, при условии, что пациентка будет находиться только на диете.
Диета необходима. Из рациона питания нужно будет исключить все продукты, которые дают выраженное повышение глюкозы в крови через 1 час после приема пищи. Это соки, сладости, пирожные, торты, каши быстрого приготовления – все то, что быстро готовится. Конечно же, диета заключается еще и в том, что нужно питаться 5-6 раз в день. На самом деле это рациональное сбалансированное питание сложно назвать диетой. Нужно кушать регулярно, каждые 2,5-3 часа, чтобы в каждом приеме пище были углеводы в том или ином количестве, но по чуть-чуть.
И, конечно же, физическая активность – хотя бы 30-40 минут 2 раза в день ходить гулять после завтрака, ужина, использовать любую возможность двигаться. Достаточно обычной ходьбы, не нужны специальные спортзалы или особенные тренировки.
— Действительно ли гестационный диабет увеличивает риск возникновения диабета у ребенка в последующем?
— Оговорюсь сразу, речь идет о риске развития у ребенка СД 2 типа, а не СД 1 типа. Почему? Потому что если гестационный диабет не был компенсирован, т.е. не были достигнуты целевые показатели, которые определяет доктор, то уже внутриутробно у ребенка закладывается синдром инсулинорезистентности.
В ответ на ту глюкозу, которая поступает от мамы, у ребенка вырабатывается больше инсулина для того, чтобы распределить эту глюкозу по клеточкам, а не для того, чтобы маме помочь, как это иногда пишут в некоторых источниках. Соответственно, из-за большого количества глюкозы и инсулина плод может быть крупным. Это одно из осложнений ГД - макросомия плода, т.е. крупный плод, детки рождаются с весом более 4 кг.
Мы уже закладываем, программируем ребенка на избыточный вес. Как известно, избыточный вес – это одна из причин развития СД 2 типа, поэтому сейчас и детки встречаются часто в подростковом возрасте с СД 2 типа. Связи между гестационным диабетом и СД 1 типа нет никакой – это миф.

— Как ГД влияет на течение беременности? Каковы отличия от беременности без ГД?
— Высокий уровень глюкозы может привести к осложнениям беременности, таким же, как и при СД 1 и 2 типов - при диабете, который предшествовал беременности.
Это могут быть и нарушения в развитии плода – крупный плод (более 4000 г при доношенной беременности), крупные печень и селезенка, нарушения метаболических процессов, дыхательной системы, гипогликемия (низкий уровень глюкозы крови) новорожденных, а также могут быть осложнения у самой беременной - гестоз, преэклампсия, преждевременные роды. В принципе все те же самые осложнения, которые есть при СД 1 или 2 типа.
Почему недооценивают ГД? Потому что уровень глюкозы повышается незначительно и эти цифры не пугают, как в случае наличия СД1 или 2 типа. Но в действительности при любом повышении глюкозы выше нормы она сразу перетекает через плаценту плоду. Поэтому осложнения могут быть такими же, как и при СД, который предшествовал беременности.
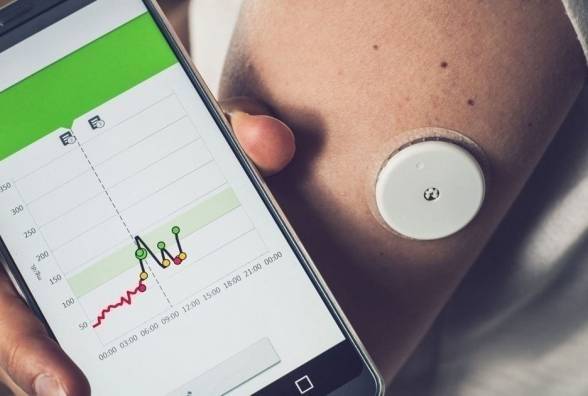
Отличие беременной женщины с ГД от беременной без нарушения углеводного обмена состоит лишь в том, что ей нужно следить за показателями глюкозы крови, проводить ежедневные измерения при помощи глюкометра. Возможно, потребуется назначение инсулина.
— А сахароснижающие таблетки не назначаются?
— Таблетированные сахароснижающие препараты во время беременности запрещены, их мы использовать не можем. Только инсулин и его бояться не нужно.
По поводу инсулина очень много мифов. Его боятся женщины, которые никогда с ним не сталкивались, начитавшись, что привыкнут, поджелудочная железа обленится и все в таком духе. Этого ни в коем случае не будет.
Инсулин назначаем, когда не удаётся достичь целевых показателей глюкозы крови на фоне диеты. Поэтому основной акцент у женщин с ГД на диетическом питании. Ни в коем случае нельзя отказываться от углеводов. Как правило, это первая мысль: я не буду есть углеводы – у меня будет нормальный уровень глюкозы. Нет, потому что глюкоза – это главный источник энергии. Если организм не будет получать глюкозу в достаточном количестве, тогда он начнет искать, где получить эту энергию - в наших жирах. А продукт распада жиров - кетоновые тела, которые токсичны и проходят также через плаценту к плоду. Кроме того, наша печень, в которой происходит процесс образования глюкозы, также отреагирует на недостаток глюкозы в организме и начнет подбрасывать нам глюкозу. В результате будет сложно отрегулировать показатели глюкозы крови.
— Какие углеводы можно употреблять?
— Медленные, со средней всасываемостью, например, каши, которые варятся 15-20 минут, цельнозерновой хлеб, макаронные изделия из твёрдых сортов пшеницы, ягоды и др. Кроме того необходимо употреблять больше белка, клетчатки, салатов.
Следуем правилу тарелки, т.е. тарелку делим на 3 части. Обязательно должны быть сырые овощи на тарелке, а лучше съесть овощной салат за 15-20 минут до основного блюда. Также на тарелке должен быть белок, который необходим беременным – мясо птицы, рыба, молодая баранина, говядина. И обязательно нужен какой-то гарнир, например, 4 столовых ложки без горки крупы - гречки, перловки или булгура. Отказываемся от белого риса, манки, пшена. Можно также употреблять макаронные изделия из твердых сортов пшеницы, которые варятся не менее 15 минут. Это не диета - это рациональное питание, которое я бы рекомендовала всем беременным, но женщинам с гестационным диабетом особенно важно на это обратить внимание.

— Какие современные технологии используются для улучшения качества жизни и показателей беременных с ГД?
— Современные глюкометры, которые позволяют брать маленькую капельку крови и быстро давать определение (за 3-5 минут), современный прокалыватель с очень тоненькими иголочками (ланцетами) и современные аналоги инсулинов ультракороткого и пролонгированного действия в одноразовых шприц-ручках с тонкими иголочками длиной 4-6 мм. Всё это, безусловно, позволяет не пугать беременных с гестационным диабетом инсулиновыми шприцами, длинными иглами и т.д.
В особых случаях используем систему непрерывного мониторирования глюкозы IPro 2, когда видим по УЗИ признаки крупного плода, т.е. подозреваем, что у женщины есть гипергликемия (повышение показателей гликемии), а по дневникам самоконтроля все показатели глюкозы в пределах целевых значений - натощак до 5.1 ммоль/л, через 1 час после приёма пищи до 7.0 ммоль/л. В таких случаях непрерывное мониторирование гликемии позволяет нам выявить возможные повышения показателей гликемии, которые мы пропускаем при контроле уровня глюкозы крови с помощью глюкометра.
Цікаві рецепти пасок для людей з діабетом
Вітаміни та БАДи, що потенційно корисні при діабеті
Капуста при діабеті: поживні властивості та користь для здоров'я
10 порад, щоб залишатися в цільовому діапазоні глюкози при діабеті 1 типу
«Тихий вбивця»: чим небезпечний високий рівень тригліцеридів при діабеті, та як його знизити
Гіпонеусвідомленість: 5 способів захистити себе, якщо ви не відчуваєте симптомів низького цукру
Лікування діабету за допомогою пробіотиків та синбіотиків. Що показало нове дослідження?
4 найгірші продукти для сніданку, якщо у вас діабет або переддіабет
Електронні сигарети та вейпи — чи безпечні вони для людей з діабетом?
Автономна нейропатія шлунку та її вплив на компенсацію діабету

Моя Цукрова Школа від 14 лютого 2024
Читати номер











Ви не авторизовані